スタッフコラム|町田市鶴川・川崎市麻生区の産婦人科|鶴川台ウィメンズクリニック|駐車場完備
- 〒195-0061 東京都町田市鶴川2-14-11
- Tel. 042-737-1103
妊娠初診 予約受付専用ダイヤル Tel. 070-3360-4103
スタッフコラム
Staff Column
妊娠初診 予約受付専用ダイヤル Tel. 070-3360-4103
スタッフコラム
Staff Column
前回は子宮頸がん検診の細胞診で擬陽性(ASC-US)の結果がでた場合、本当に精密検査が必要であるかどうかどのように判断するのかご説明しました。今回は残念ながらLSIL以上の診断で精密検査や経過観察が必要になった場合についてお話したいと思います。
子宮頸がんの精密検査は、コルポスコープ診と狙い組織診です。
設備さえあれば大きな病院でなくても近所の婦人科クリニックで検査を受けられます。その方が長時間待たされることも避けられるかもしれません。受診の際はコルポスコープによる子宮頸がんの精密検査が可能かどうか確かめるようにしてください。
コルポスコープなど耳慣れない言葉がでてきましたが、どのような検査をするのか分からなければやはり不安になりますよね。簡単にいうと、専用の拡大鏡で患部を観察してから問題部分の組織を採取するのですが、これらは一連の診察・処置となります。
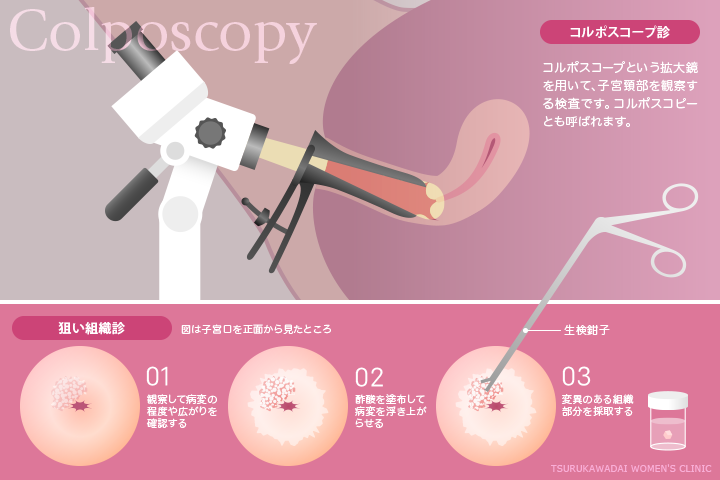
コルポスコープとは子宮頸部を観察するための拡大鏡です。クスコ(膣鏡)で膣部分を広げ、子宮口に向けてライトを当てつつ観察します。
ここまでで20〜30分です。
観察で一番重症と思われる部分を特定し、そこから生検用の組織を採取して顕微鏡検査に送ります。
気になるのはやはり検査にともなう苦痛だと思います。組織を採取する際は多少痛みを伴いますが、体の表面の皮膚に比べれば、膣内は鋭い痛みを感じにくいところです。
とは言え、医師はコルポ診の観察結果から表層部分の採取にとどめるのか、ある程度病変の切除をして治療効果も期待すべきかなど判断して処置を行いますので、痛みも細胞診とあまりかわらない程度のものから、局所麻酔が必要なものまで、また個人の感覚によっても違うので一様には申し上げられません。
ここまでで50〜60分です。
内診台を降りて着衣を整え待合室でお待ちください。10〜20分後、パウダールームでガーゼタンポンを取り止血を確認したら終了です。大変お疲れさまでした。
文字面が似ていてじっくり見ないと間違えそうですが、この2つは検体を採取する方法から全く異なります。
細胞診とは、垢になってはがれ落ちバラバラになった細胞1つ1つを眺めて、おかしな形をしたものがないかを調べる検査です。組織診とは、体にあるときのように細胞が並んだ状態で採取・観察し、おかしな形をした細胞がどの程度の割合でどのように広がっているかを調べます。
細胞診で立てた仮説を組織診で確認して診断を確定するわけですが、両者の結果は必ずしも一致するとは限りません。
1週間ほどで細胞診専門医による病理組織検査報告書が戻って来ます。
この報告書には以下のようなことが書いてあります。
・臨床診断名:異形成(軽度・中度・高度) など
・組織検査結果:CIN1〜3, LSIL, HSIL など
・組織所見:スライドにはどのようなものが見えたか、なぜその診断になったのか、など
専門用語だらけなので、患者様に分かりやすく説明するのにはいつも大変苦労しています。
当院では報告書のコピーを患者様にお渡ししていますが、そうでないところもあるようです。もし、お手元に報告書があって、説明がよくわからなかったという方は、どうぞこれから説明することを参考にしてください。
ベセスダシステムについては前回「検査結果をしっかり理解する」でご説明しましたが、最近は細胞診も組織診も同じベセスタシステムの結果表示で統一する流れになって来ています。しかし、まだ多くはさまざまな表記が(旧クラス分類に至るまで)併記されているのが現状です。
組織診の結果として使われるCINとは子宮頸部上皮内の新生物(Cervical Intraepithelial Neoplasia)のことです。新生物というのは、おかしな形をした細胞の中でも細胞分裂が過剰にモコモコ起きているような細胞集団を表し、その細胞集団が基底膜からどのくらい表面近くまで登って来ているかによってCIN1〜3で分類しています。
さまざまな分類表記を診断や治療方針とともに下図にまとめましたので参考にしてください。
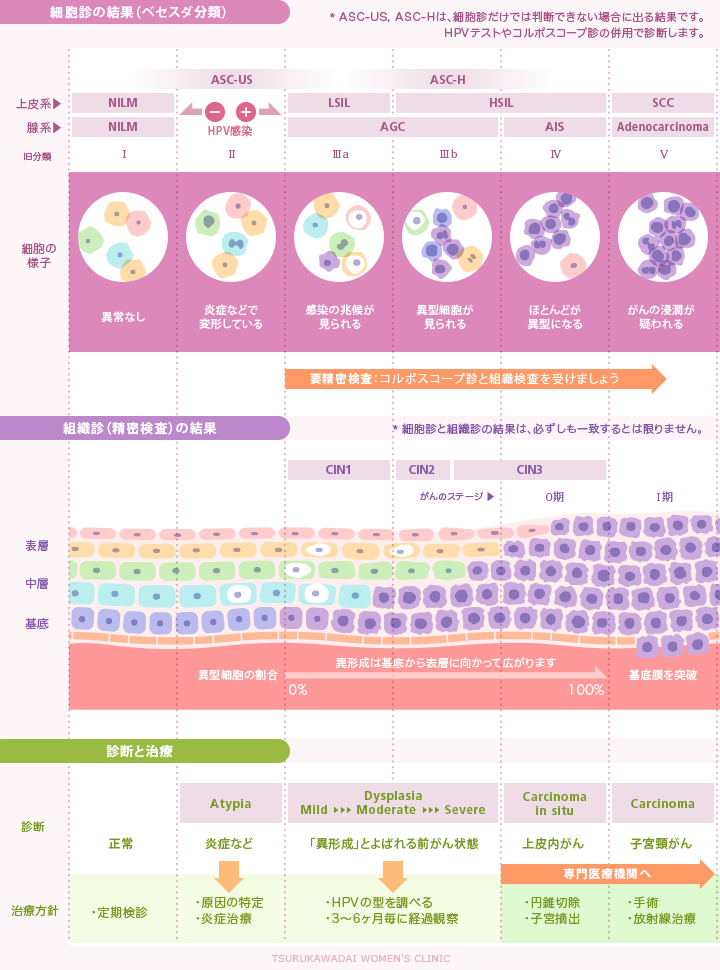
この二つの一番大きな違いは今後の予想される展開です。免疫力だけでHPVを排除して自然回復が望めるかどうかの分かれ目であり、LSILとHSILの間には後戻りできないルビコン川が流れているとも言えます(絶対ではありません)。
LSIL(軽度度異形成:CIN1相当)とされる所見はたいてい一過性のもので、癌になる可能性は極めて小さいです。
何度もご説明した通り、HPVへの感染は決して珍しいことではありません。たまたま体がHPVの追い出し作業をしている真っ最中に検診を受けたためにおかしな形の細胞が見つかったような状態がLSILと言えるでしょう。異形細胞が消えてHPVが検出されなくなるまでは半年毎に細胞診を受けてください。
HSILはHPVに感染した後、多くの人のように免疫で撃退できずにHPVに居着かれてしまった状態です。おかしな形をした細胞の割合もだいぶ増えていますから、がんになる兆候を見落とさないために経過観察を続けて行く必要があるのです。
HSILの範囲はとても広く、中度〜高度異形成(CIN2〜3相当)、さらに上皮内がんも含まれます。がんが上皮内に留まっているうちは子宮頸がんとしては扱われず統計上もカウントされないので、このような分類になっているんです。
では、がんになる異形成とならない異形成はどこがちがうのでしょう?
残念ながら異形成がいつどのような仕組みでがん細胞になってしまうのかは完全に解明された訳ではないのです。現段階では最終的にがんになるかどうかは神のみぞ知るとしか言えません。
しかし、可能性やリスクの度合いを相対的に判断する検査はいくつかあります。
高リスク型と呼ばれるHPVの仲間は現在10数種類が確認されていますが、その中でもがんになる確率やスピードに違いがあります。16型と18型はがんになるスピードが速いことが知られていますが、その理由はまだ分かっていません。
細胞の異常分裂を止めるために出てくる特定のがん抑制遺伝子を調べることで、がんになる危険度を推測します。組織診の免疫染色などの方法があります。
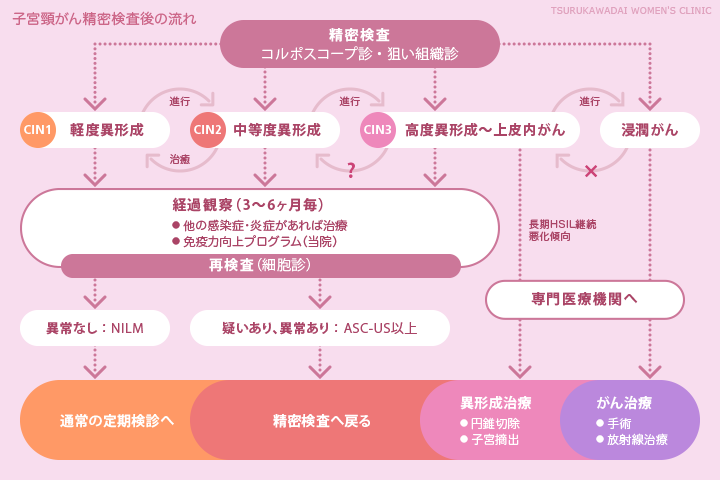
精密検査後の流れをまとめたのが上図です。
LSILの場合、次の検査さえ忘れなければ、気にしなくても大丈夫です。
少し生活を見直すチャンスだと思って、免疫力を高める食事や適度な運動を心がけ、ストレスは上手にコントロールしてお酒は控えめに、タバコは思い切って止めましょう。サプリ感覚でヨクイニン(漢方薬)を服用するのも良いでしょう。
HSILと診断されたら、ある程度腰を据えてじっくりとこの厄介者の異形成と向き合うことになります。
気分が落ち込みますか?当然ですよね。まずは、がんになる前に見つかってラッキーだったと気持ちを切り替えてください。だってさしあたり命の心配は不要なのですから。
HSIL(CIN3相当)の異形成が長期に渡って継続する場合は、当院では外科的治療(円錐切除や子宮摘出)をお薦めし、専門医へご紹介しています。より体への負担が少ないレーザー蒸散術という手法もあります。
施術後のアフターケアも必要です。
レーザー蒸散や円錐切除では、病巣が取りきれなかった場合もあるからです。再発の可能性もありますから定期的な細胞診は続けましょう。
外科的治療をお薦めしても、別のお医者様で再検査をしたり、手術を躊躇して再び当院へ戻って来てしまわれる方が少なからずいらっしゃいます。
もちろん、これから妊娠出産を考えておられる場合はより慎重な判断が求められますし、セカンドオピニオンを求めて別のお医者様に見ていただくことは意義のあることと思いますが、「手術をしなくても大丈夫」とか「放っておいてもそのうち直る」とか、ご自分の聞きたいことを求めてドクターショッピングをするのはやめましょう。
一度精密検査まで行ってHSIL(CIN3相当)の異形成と診断されたら、そう簡単に、ましてや数ヶ月でNILMに戻ったりはいたしません。仮に細胞診だけでそのような結果が出た場合は、適切な検体が採取できなかったと捉えた方が自然です。
女性として子宮を失うことに抵抗があるのは当然ですが、閉経後であれば子宮摘出も悪いことばかりではありません。健康や美容のためにHRT(ホルモン補充)を行う場合も、子宮体がんの心配がなく黄体ホルモンも不要になるなど多くの利点があります。
逃げ出したくなることもあるかもしれません。でも病気って逃げると逆に追いかけてくるものです。どうか、お医者さまと共に立ち向かって病気を追い払ってください。
子宮頸がんワクチン接種に消極的な我が国において、予防できていれば不要だった異形成との戦いを強いられる患者様は今後どんどん増加していくことが予想されます。私たち町の婦人科クリニックにも大きな役割と責任が課せられていますから、気を引き締めねばなりません。
一方、明るいニュースもありました。京都大学で画期的なHPV抗ウイルス薬が開発され、いよいよ治験段階に入るそうです(*)。LSIL程度なら異形成が進行する心配をしなくても良い時代がそこまで来ているのかもしれません。
しかし、それとて異形成が早期に発見されてこそです。どうか定期検診だけは怠らないでください。そして1人でも多くの患者様が子宮頸がんの苦しみから解放されますように。
*参考:画期的抗ウイルス薬FIT-039による子宮頸がんの阻止